Spondilite Anchilosante: Quando il Mal di Schiena Nasconde un’Infiammazione Cronica
Scopri cos’è la spondilite anchilosante, come diagnosticarla e trattarla. Una guida chiara basata sulle evidenze scientifiche più recenti.
Sessa Giuseppe
12/13/20246 min read
Introduzione
Ciao, se stai leggendo queste righe probabilmente hai a che fare con un mal di schiena persistente o conosci qualcuno che ne soffre da tempo, senza trovare una soluzione duratura. Forse ti è stato detto che potrebbe trattarsi di “spondilite anchilosante”, un nome complicato per una condizione più comune di quanto pensi.
Il mio obiettivo oggi è spiegarti in modo chiaro cos’è la spondilite anchilosante, quali sono i sintomi, le cause, le possibili terapie e gli approcci più aggiornati secondo le ultime evidenze scientifiche e le linee guida internazionali. Non importa se hai appena sentito pronunciare questo termine per la prima volta o se già combatti con il dolore da mesi: spero che queste informazioni possano aiutarti a capire meglio la tua situazione e a prendere decisioni informate sulla tua salute.
Che cos’è la spondilite anchilosante?
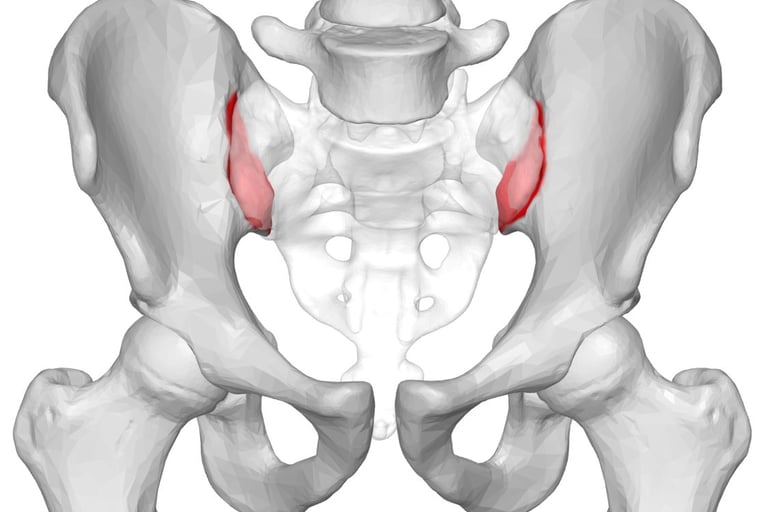
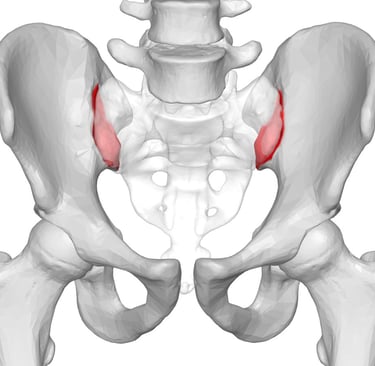
La spondilite anchilosante è una malattia infiammatoria cronica che coinvolge principalmente la colonna vertebrale, in particolare le articolazioni sacro-iliache, quelle che uniscono la colonna al bacino. A differenza del mal di schiena comune, causato magari da posture scorrette o sforzi improvvisi, qui l’infiammazione è di origine immunologica. Il tuo sistema immunitario, per ragioni non del tutto chiare, attacca i tessuti delle articolazioni vertebrali, provocando dolore, rigidità e, nel tempo, potenzialmente una fusione delle vertebre stesse.
Secondo le evidenze scientifiche più recenti (linee guida ASAS-EULAR), la spondilite anchilosante fa parte del gruppo delle spondiloartriti, malattie infiammatorie che possono interessare anche altre articolazioni, la pelle, gli occhi e l’intestino. È più frequente nei giovani adulti, soprattutto uomini, e può manifestarsi già tra i 20 e i 30 anni. Questo significa che non è il classico dolore della terza età, ma una condizione che può interferire in una fase della vita molto attiva, lavorativa e sociale.
Perché si manifesta? Fattori genetici e ambientali
Tra i fattori che contribuiscono allo sviluppo della spondilite anchilosante c’è una predisposizione genetica. La presenza dell’antigene HLA-B27 aumenta il rischio di sviluppare la malattia, ma non è sufficiente da sola. Anche fattori ambientali, come alcune infezioni intestinali, possono innescare l’infiammazione in individui geneticamente predisposti.
Le ricerche più aggiornate suggeriscono una complessa interazione tra il patrimonio genetico, il sistema immunitario e l’ambiente. Questo spiega perché la spondilite anchilosante può presentarsi in modi diversi da persona a persona.
Sintomi: come riconoscere un mal di schiena infiammatorio
Il dolore causato dalla spondilite anchilosante è diverso da quello meccanico. Come riconoscerlo?
Durata e persistenza
Il dolore dura più di tre mesi e tende a non migliorare con il riposo. Anzi, al mattino potresti svegliarti con la schiena rigida, come se fossi “arrugginito”, e questa sensazione può durare più di 30 minuti.
Miglioramento con l’attività fisica
A differenza del comune mal di schiena, qui il movimento è tuo alleato. Una passeggiata, un po’ di stretching o esercizi mirati possono ridurre il dolore e la rigidità, mentre stare fermo a lungo può peggiorare i sintomi.
Dolore notturno e rigidità mattutina
Potresti svegliarti nel cuore della notte a causa del dolore, e al mattino faticare ad alzarti dal letto. Questo è uno dei segni più distintivi della spondilite anchilosante.
Altri sintomi associati
La spondilite anchilosante non si limita alla schiena. Potresti avvertire dolore e gonfiore ad altre articolazioni (come spalle, fianchi, ginocchia), infiammazione agli occhi (uveite), problemi intestinali o pelle arrossata (in caso di psoriasi). Inoltre, non è raro sentirsi molto stanchi e affaticati.
Diagnosi: l’importanza di riconoscere i segnali precoci
Rivolgiti a un medico se il mal di schiena persiste per mesi senza un apparente motivo. Il reumatologo è lo specialista di riferimento, poiché queste malattie riguardano principalmente l’apparato muscolo-scheletrico e il sistema immunitario.
Esami di laboratorio
Il medico potrebbe richiedere esami del sangue per valutare gli indici di infiammazione (PCR, VES) e la presenza dell’HLA-B27. Questi dati non bastano da soli per una diagnosi certa, ma forniscono indizi utili.
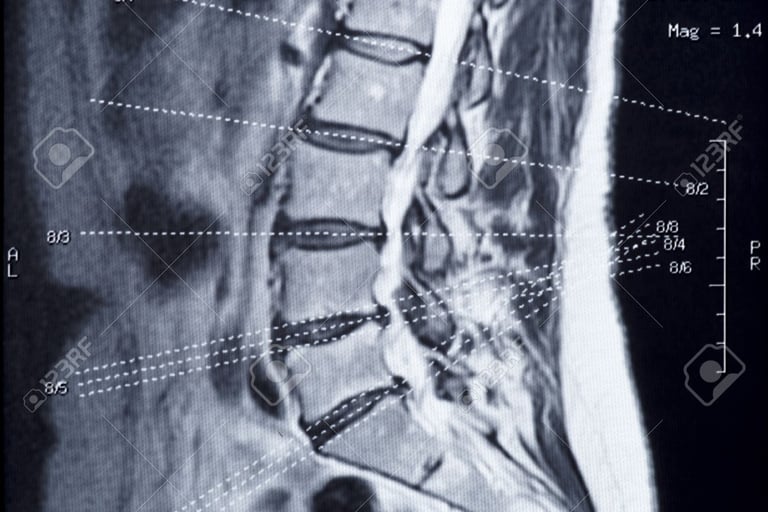
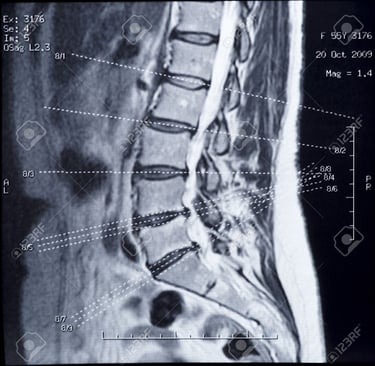
Esami di imaging: la risonanza magnetica
La risonanza magnetica (RM) è lo strumento chiave per individuare cambiamenti infiammatori nelle articolazioni sacro-iliache prima ancora che siano visibili con la radiografia. Le linee guida ASAS raccomandano l’uso della RM per riconoscere la malattia in fasi precoci, quando intervenire può fare la differenza nel rallentare la progressione.
Le linee guida internazionali
Le società scientifiche internazionali (ASAS, EULAR) hanno stilato criteri e linee guida per riconoscere e gestire la spondilite anchilosante. Queste indicazioni includono l’identificazione precoce, il trattamento tempestivo e un approccio multidisciplinare.
Ciò significa che se il tuo reumatologo sospetta una spondilite anchilosante, seguirà protocolli condivisi a livello internazionale, garantendo cure in linea con le migliori evidenze disponibili.
Terapie: come intervenire sulla spondilite anchilosante
Non esiste una cura definitiva, ma esistono terapie efficaci per controllare l’infiammazione, ridurre il dolore e rallentare la progressione della malattia.
Farmaci antinfiammatori non steroidei (FANS)
I FANS, come l’ibuprofene, sono spesso la prima linea di difesa. Studi clinici confermano che aiutano a ridurre dolore e rigidità, soprattutto nelle fasi iniziali.
Farmaci biologici: anti-TNF e anti-IL-17
Una vera rivoluzione nella terapia della spondilite anchilosante sono i farmaci biologici. Gli anti-TNF (infliximab, adalimumab) e gli anti-IL-17 (secukinumab) hanno dimostrato di ridurre significativamente l’infiammazione, migliorare i sintomi e rallentare l’evoluzione della malattia. Le linee guida EULAR raccomandano questi farmaci nei casi più attivi e non controllati dai soli FANS.
Esercizio fisico e fisioterapia
L’attività fisica è una componente chiave del trattamento. Yoga, pilates, stretching e esercizi posturali aiutano a mantenere la flessibilità, a ridurre il dolore e a prevenire deformità a lungo termine. Un fisioterapista specializzato può personalizzare il tuo programma di esercizi.
Stile di vita sano
Smettere di fumare, mantenere un peso adeguato e seguire una dieta equilibrata possono influenzare positivamente l’infiammazione. Una dieta ricca di frutta, verdura e pesce grasso (ricco di omega-3) può contribuire a un migliore controllo del dolore.
Terapie complementari e supporto psicologico
Massaggi terapeutici, agopuntura, tecniche di rilassamento e mindfulness possono dare un supporto aggiuntivo, migliorando la percezione del dolore. Inoltre, convivere con una malattia cronica può essere stressante: il supporto psicologico o i gruppi di auto-aiuto possono alleviare il peso emotivo.
Nuove prospettive e ricerca scientifica
La ricerca non si ferma. Ogni anno vengono pubblicati nuovi studi e revisioni per comprendere meglio i meccanismi immunologici della spondilite anchilosante. Ciò potrà tradursi in terapie ancora più mirate, con meno effetti collaterali e maggiore efficacia.
La telemedicina sta entrando nella pratica clinica, permettendo di monitorare a distanza i pazienti, valutare l’efficacia dei trattamenti in tempo reale e fornire supporto continuo senza spostamenti inutili.
Vivere con la spondilite anchilosante: consigli pratici
Ricevere una diagnosi di spondilite anchilosante può spaventare, ma non sei solo. Ecco alcuni consigli utili:
Segui il piano terapeutico e non saltare i controlli.
Dedica ogni giorno qualche minuto all’attività fisica, anche una semplice passeggiata.
Ascolta il tuo corpo: non forzare se provi dolore acuto, ma non abbandonare l’attività fisica.
Condividi la tua esperienza con amici, familiari o gruppi di supporto.
Informati da fonti affidabili e segui i consigli degli specialisti.
Conclusioni
La spondilite anchilosante è una sfida, ma non una battaglia persa. Grazie a diagnosi precoci, farmaci mirati, esercizio fisico, fisioterapia e un approccio integrato, è possibile mantenere una buona qualità di vita. Se pensi di riconoscerti in questi sintomi, non rimandare: parlane con il tuo medico di fiducia o rivolgiti a un reumatologo e al fisioterapista. Prima intervieni, maggiori sono le possibilità di controllare la malattia e continuare a vivere attivamente.
Hai dubbi, domande o vuoi condividere la tua esperienza? Contattami direttamente. Sarò felice di aiutarti a chiarire ogni dubbio e offrirti il supporto di cui hai bisogno.